Instruktaż higieny i poprawa warunków do czyszczenia
Samo leczenie gabinetowe zwykle nie wystarcza, jeśli pacjent nie jest w stanie skutecznie oczyszczać okolicy implantu w domu. Dlatego jednym z elementów terapii jest instruktaż higieny oraz ocena, czy kształt pracy protetycznej nie utrudnia czyszczenia. EFP zaleca, aby w sytuacji, gdy samodzielna higiena jest utrudniona, rozważyć oczyszczenie, zdjęcie albo modyfikację pracy protetycznej.
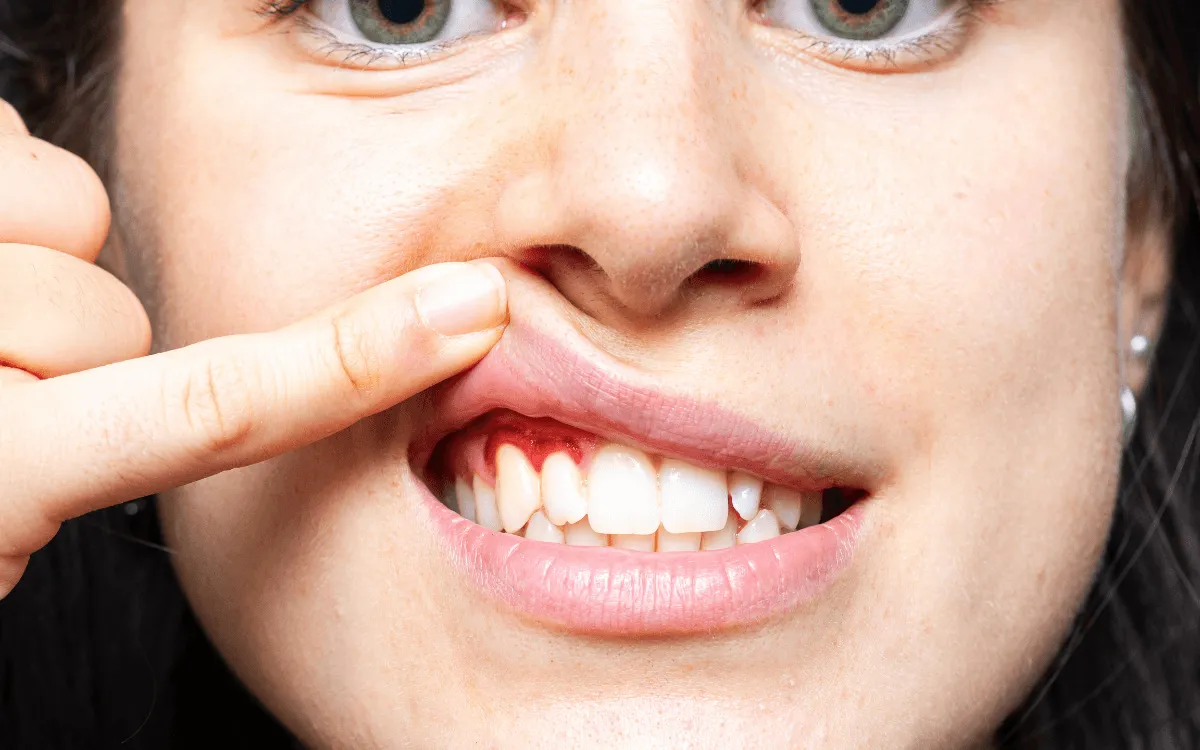
Leczenie niechirurgiczne przy wczesnych zmianach
Jeśli stan zapalny nie spowodował jeszcze utraty kości, leczenie najczęściej rozpoczyna się od terapii niechirurgicznej. Obejmuje ona profesjonalne oczyszczenie, kontrolę czynników ryzyka i regularną ocenę efektów. Według EFP skuteczność leczenia ocenia się po 2–3 miesiącach w przypadku peri-implant mucositis, a jeśli nie udaje się uzyskać poprawy, konieczne jest ponowne leczenie lub rozszerzenie postępowania.
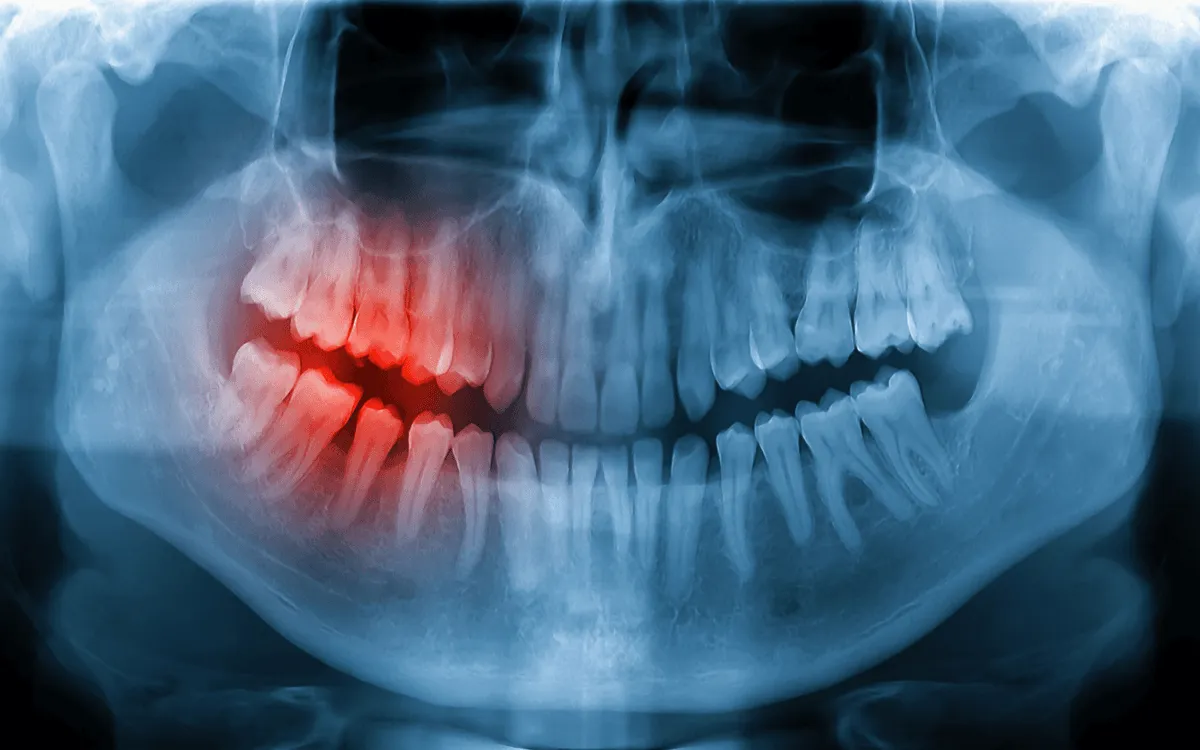
Leczenie chirurgiczne przy periimplantitis
Jeżeli mimo leczenia niechirurgicznego utrzymują się głębokie kieszonki, krwawienie, ropa albo aktywny proces zapalny, lekarz może zaproponować leczenie chirurgiczne. EFP rekomenduje rozpoczęcie terapii periimplantitis od etapu niechirurgicznego, a następnie reewaluację i przejście do leczenia chirurgicznego, jeśli nie osiągnięto celu terapii. Do możliwych procedur należą zabieg płatowy, leczenie resekcyjne oraz zabiegi rekonstrukcyjne.